KCE: daling verblijfsduur leidt niet tot hogere mortaliteit

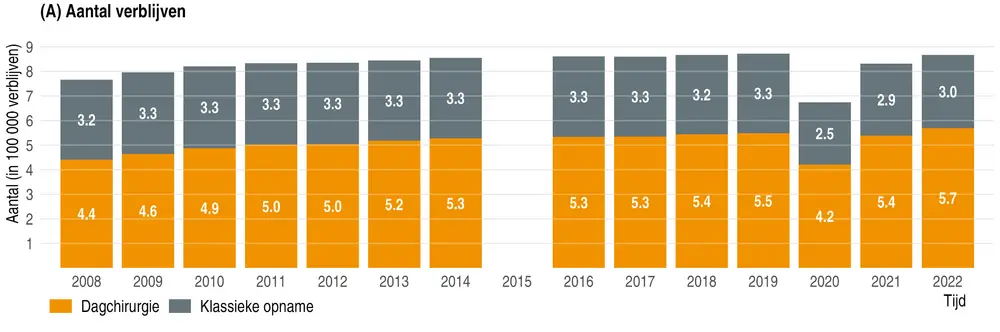
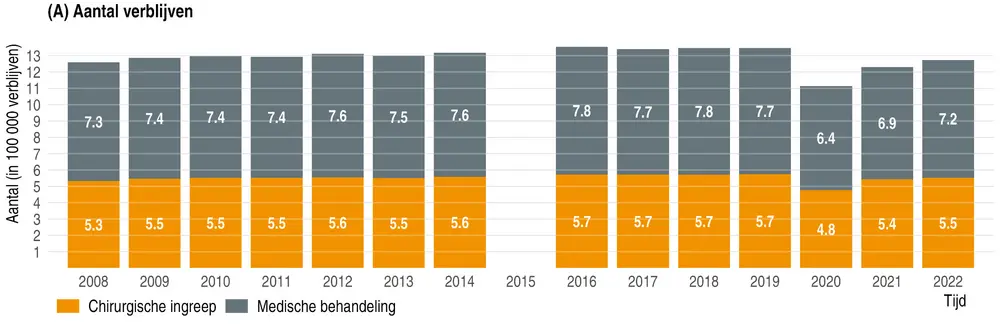
De daling van de gemiddelde verblijfsduur en de toename van het aantal ingrepen in dagopname gaat niet gepaard met een stijging van het aantal heropnames of van de mortaliteit binnen de dertig dagen na ziekenhuisontslag. Dat blijkt uit een rapport van het KCE. Dr. Lorena San Miguel, gezondheidseconoom bij het KCE, licht de bevindingen toe.
AK Hospitals: U benadrukt dat de analyses gebaseerd zijn op administratieve gegevens, zonder gedetailleerde klinische parameters.
Blijven niet-geregistreerde complicaties (pijn, functionele decompensatie, medicatiefouten) die zich niet vertalen in een heropname of een overlijden binnen dertig dagen daardoor niet onder de radar?
Lorena San Miguel: Ons onderzoek vindt plaats in twee fasen. De eerste fase, die zonet is gepubliceerd, geeft een algemeen overzicht van het onderwerp. Om nauwkeurigere conclusies te kunnen trekken, voeren we momenteel een tweede fase uit, die binnen een jaar moet zijn afgerond, om bepaalde medische aandoeningen en chirurgische ingrepen grondiger te onderzoeken.
Tijdens deze tweede fase kunnen sommige van de complicaties waarnaar u verwijst gedeeltelijk (en indirect) in aanmerking worden genomen, bijvoorbeeld door het bestuderen van spoedeisende hulpcontacten, bezoeken aan de huisarts, thuisverpleging, het gebruik van lab of beeldvorming, of het gebruik van geneesmiddelen. Daarnaast zullen ook de betrokkenen (waaronder vertegenwoordigers van patiënten) worden geraadpleegd.
Kortom: op basis van de eerste fase van dit onderzoek, dat bestaat uit een analyse van administratieve gegevens, is er nog geen volledig antwoord op uw vraag mogelijk.

In het rapport wordt erkend dat er geen gegevens beschikbaar zijn over ambulante contacten en bezoeken aan de spoeddienst na ontslag uit het ziekenhuis. Kunnen we wel concluderen dat er sprake is van een efficiëntiewinst in het ziekenhuis zonder een eventuele verschuiving van de lasten naar de eerste lijn, thuisverpleging of spoeddiensten te meten?
In de tweede fase van onze studie zal de analyse zich zoals gezegd ook richten op het gebruik van ambulante diensten, maar ook op de kosten voor de ziekteverzekering en de patiënten, twee aspecten die in het eerste rapport niet aan bod kwamen. Ook spoedcontacten, een belangrijke kwaliteitsindicator waarvoor in de eerste fase geen gegevens beschikbaar waren, zullen worden onderzocht. Net daarom hebben we nog geen aanbevelingen geformuleerd; die volgen pas na de publicatie van het tweede rapport.
Niettemin leveren onze gepubliceerde bevindingen nu al belangrijke informatie op: ondanks de kortere verblijfsduur en een toename van het gebruik van dagopnames, blijft de kortetermijnsterfte na ontslag uit het ziekenhuis stabiel en zijn de ongeplande heropnames binnen dertig dagen stabiel of zelfs licht gedaald.
Dit is een belangrijk resultaat, maar we erkennen dat het slechts een deel van het plaatje weergeeft. Ons rapport benadrukt de noodzaak om de impact op ambulante spoedgevallen, die essentieel zijn voor de efficiëntie van ziekenhuizen, en de bredere implicaties voor het hele gezondheidszorgsysteem nader te onderzoeken.
'In de tweede fase van onze studie zal de analyse zich zoals gezegd ook richten op het gebruik van ambulante diensten, maar ook op de kosten voor de ziekteverzekering en de patiënten, twee aspecten die in het eerste rapport niet aan bod kwamen.'
U geeft ook aan dat sociaaleconomische factoren en de beschikbaarheid van informele zorg niet konden worden meegenomen. Bestaat het risico niet dat de goede algemene resultaten een mindere kwaliteit van de zorg voor geïsoleerde of kwetsbare patiënten of patiënten zonder zorgnetwerk verhullen?
Die sociaaleconomische variabelen zullen ook worden meegenomen in de tweede fase van het project, die momenteel loopt. We hopen zo meer diepgaande informatie over deze aspecten te verkrijgen. Als aanvulling op deze analyses zullen we samenwerken met belanghebbenden, met name patiëntenverenigingen, specialisten, verpleegkundigen en huisartsen, om de ‘zachtere’ aspecten van kwaliteit in kaart te brengen die niet louter op basis van administratieve gegevens kunnen worden beoordeeld.
Dat gezegd zijnde, moeten we realistisch blijven: het zal nooit mogelijk zijn om alle aspecten, zoals alle klinische details, in het kader van zo'n onderzoek te behandelen. Die beperkingen zullen duidelijk worden aangehaald in ons werk, en in aanmerking worden genomen in onze aanbevelingen voor toekomstig onderzoek.
Wat betreft het belang van de ondersteuning en beschikbaarheid van ‘informele zorgverleners’, weten we uit eerder onderzoek (KCE-rapport 282, gepubliceerd in 2017) dat voor ambulante chirurgie een zorgvuldige selectie van patiënten door het medisch team essentieel is. Het ontbreken van een informele zorgverlener is een duidelijke contra-indicatie; in dergelijke gevallen kan het veiliger zijn om de patiënt 's nachts in observatie te houden.
Als de trend naar meer ambulante chirurgie (en kortere verblijfsduur) zich in de toekomst voortzet, is het van groot belang om de impact van dit beleid op de kwaliteit van de zorg te blijven monitoren en meten.
'Eerder onderzoek, met name studies van de KU Leuven, heeft verschillen tussen ziekenhuizen aan het licht gebracht.'
Riskante verkorting verblijfsduur?
De resultaten tonen een afname van de gemiddelde verblijfsduur, zelfs bij zeer oude of multimorbide patiënten. Is er volgens u een drempel waarboven de verkorting van de verblijfsduur klinisch riskant wordt, zelfs als de indicatoren voor mortaliteit en heropname stabiel blijven?
Dat is een vraag die onze studie, die zich concentreert op de beschrijving van de trends tot 2022, niet kan beantwoorden. Voor deze aspecten is overleg met deskundigen en follow-up nodig.
De literatuur die u analyseert, toont een toename van heropnames voor hartfalen bij dagopname. Hoe kan worden voorkomen dat de huidige financiële prikkels leiden tot organisatorische keuzes die niet geschikt zijn voor bepaalde specifieke aandoeningen?
Dit is een cruciaal aspect, dat de noodzaak onderstreept om specifieke indicaties nader te onderzoeken, wat het onderwerp is van het tweede deel van onze studie en ook in onze aanbevelingen in aanmerking zal worden genomen. Het is ook belangrijk op te merken dat het om geaggregeerde resultaten gaat en dat er aanzienlijke verschillen tussen ziekenhuizen kunnen bestaan. Eerder onderzoek, met name studies van de KU Leuven, heeft deze verschillen tussen ziekenhuizen al aan het licht gebracht.
U erkent dat u de totale budgettaire impact van de verkorting van de verblijfsduur niet kunt beoordelen. Hoe kan in een context van begrotingsdiscipline worden voorkomen dat schijnbare besparingen voor ziekenhuizen in werkelijkheid worden gecompenseerd – of tenietgedaan – door hogere kosten elders in de gezondheidszorg?
In de tweede fase van ons rapport zullen we ingaan op de kosten en het gebruik van ambulante middelen om deze vraag beter te kunnen beantwoorden. Naast de mogelijke verschuiving naar ambulante zorg is het belangrijk op te merken dat de verkorting van de verblijfsduur in het ziekenhuis ook de intensiteit van de zorg tijdens de resterende dagen verhoogt. Dit vereist meer verplegend personeel per patiëntendag. Dit werd aangetoond in een eerder KCE-rapport uit 2019 (KCE-rapport 325).
Hoe is die intensivering van zorg te verzoenen met het huidige tekort aan verpleegkundigen en zorgverleners, zonder dat dit ten koste gaat van de kwaliteit van de zorg of het risico op burn-out vergroot?
Dit is een element waarmee zorgvuldig rekening moet worden gehouden bij het opstellen van onze aanbevelingen. Ik verwijs opnieuw naar het KCE-rapport 325 uit 2019, waarin het belang werd erkend van een personeelsbezetting die is afgestemd op de complexiteit van de zorg, om de haalbaarheid van het werk van verpleegkundigen te garanderen.
Een van onze aanbevelingen in dat rapport was dan ook al dat, gezien het huidige tekort aan verpleegkundig personeel, een reorganisatie van de hele ziekenhuissector vereist is.
